Тема этого интервью — пересадка органов. Скорее всего, иногда вам будет неуютно, ведь речь пойдёт не только об открытиях и чудесах хирургии, но и о тяжёлых болезнях, смерти, об отношении общества к мёртвым. Но как иначе правдиво рассказать о том, как спасают жизни? Заодно разберёмся, на что способна современная трансплантология, как сейчас пересаживают органы, какие органы нашего тела можно заменить искусственными, а какие можно вырастить из собственных клеток человека.

Сначала мы ждём. Интервью немного задерживается, потому что академик в реанимации — оперирует кого-то. Вскоре он приходит, но особой усталости не заметно. Между тем самому известному трансплантологу страны 74 года.
Хирурги не роботы
Мы попытались подсчитать, сколько лет вы занимаетесь пересадкой органов. Получилось, около полувека.
Не совсем так. Пересадкой я занимаюсь с начала 90-х, когда участвовал в первой в СССР трансплантации печени. А хирургический стаж — да, больше 50 лет.
Скольким примерно людям вы пересадили органы?
Трудно сказать. В начале пути каждый хирург ведёт счёт своим успехам, иногда даже записывает в дневник. Я никогда этого не делал. Статистика сохраняется в научных публикациях — когда начинаешь суммировать результаты, считаешь, сколько сотен операций того или иного типа было сделано. Больше тысячи, наверное, я сделал этих операций — за жизнь-то.
Как вы стали хирургом?
Вообще-то, я не планировал быть врачом, хотел пойти по технической части. Но я вырос в медицинской семье и в итоге не стал нарушать традиции: незадолго до поступления в одночасье принял решение идти в медицину.
В представлении многих хирург — это своего рода механик: чинит организм, меньше других врачей общается с пациентом, часто видя его впервые уже на столе под анестезией…
Хирург — это прежде всего врач, который, до того как залезть человеку в живот или ещё куда, должен понимать, зачем он это делает. Поэтому совершенно неверно думать, что хирург видит человека только на столе с намазанным йодом телом, режет, уходит и забывает про больного. Другие специалисты не могут точно оценить тяжесть прооперированного пациента, это дело хирурга. Он лечит того, кого оперирует.
Конечно, бывает по-разному: есть хирурги, которые оперируют в составе бригады. Есть целый стиль конвейерной, массовой хирургии — скажем, рутинная кардиохирургия: когда хирург в день делает десять операций, ему о пациентах думать некогда. Он переходит из одной операционной в другую, везде выполняя одни и те же действия — штопая сосуды или пересаживая сердечный клапан. Такого типа хирургическое вмешательство, доведённое до автоматизма, сейчас всё лучше выполняют роботы.
Ура, роботы!
Роботы — это замечательно, они могут оперировать, выполнять определённые действия. Но пока робот в хирургии не может решать стратегические задачи — только тактические: он совершает манипуляции, основанные на запоминании алгоритма движений. А это не очень большой объём операций, ведь в данном случае речь идёт лишь о тех пациентах, для которых прогнозируется гладкое течение послеоперационного периода. Но есть больные с тяжёлой сердечной недостаточностью — поступает пациент, у него сердце практически не сокращается, но это не значит, что мы будем лечить сердце. У него ещё почки больные, и печень, и лёгкие… И чтобы этому пациенту в конце концов пересадили сердце, его нужно вывести из тяжёлого состояния — это огромная командная работа.
На самом деле пересадить сердце довольно легко, а вот чтобы оно заработало — это настоящая наука. Этим занимается целая команда врачей, где хирург отвечает только за свой этап.
Где взять сердце для трансплантации?
Вы не поверите… Сердца берутся из наших российских граждан. После констатации их смерти, разумеется.
А что, звучит не так уж плохо — отдать своё сердце России…
Вы не подозреваете, насколько глубоко сейчас копнули. Вопрос органного донорства — проблема государственного масштаба. Есть такое понятие, как «самодостаточность в органном донорстве», и любая страна, в которой развивается трансплантология, стремится к такой самодостаточности. К сожалению, людей, которые нуждаются в трансплантации, всё ещё значительно больше, чем донорских органов.

Как стать трансплантологом и донором органов
Как вы пришли в трансплантологию?
Я уже был достаточно опытным хирургом, и мне хотелось двигаться дальше. А такого направления, как трансплантация печени, в стране не было. Я работал с печёночными больными, и, в общем, сложилось так, что я был в бригаде хирургов, которые сделали первую операцию по пересадке печени в Советском Союзе. С этого и началась работа, которая в конце концов привела к тому, что я возглавил Институт трансплантологии. Конечно, пришивать приходится не только печень: я делаю трансплантацию лёгких, комплекса сердце — лёгкие и многое другое.
В последние четверть века самым важным считаю развивать ещё одно новое для России направление — детскую трансплантацию. Мы не только ребёнка спасаем, но и семью, ведь горе часто разваливает семьи, отец начинает пить… Раньше детей, которым требовалась пересадка печени, отправляли за границу, иначе жить им оставалось несколько месяцев, а то и дней. Но уже лет пятнадцать, как мы полностью освободили государство от этой заботы, — оперируем свыше 100 детей в год. Это только трансплантация печени, а есть ещё трансплантация почки — более 60 детишек ежегодно спасаем.
Я теперь больше занимаюсь не лечением, а администрированием и организацией работы в нашем центре, чтобы и мои ученики могли спасать людей. Наш институт — средоточие технологий и центр обучения профессионалов, мы занимаемся распространением методик, запускаем и курируем новые программы, обсуждаем пациентов. Почётная, но сложная работа.
Вы всё-таки делаете операции?
Стараюсь оперировать один-два раза в неделю, если я не в командировке, что бывает довольно часто. Понимаете, настал совершенно другой период и в моей жизни, и в развитии трансплантологии. В 1997 году, когда мы начали пересаживать печень детям, мне сначала приходилось удалять часть печени у живого родственника — это длилось часов пять-шесть, — а потом сразу оперировать ребёнка. Я мог провести в операционной до 20 часов без перерыва. Такое не должно продолжаться слишком долго, надо учить других. Мне удалось передать свои навыки, и сейчас по всей стране работают хирурги, умеющие делать трансплантацию.
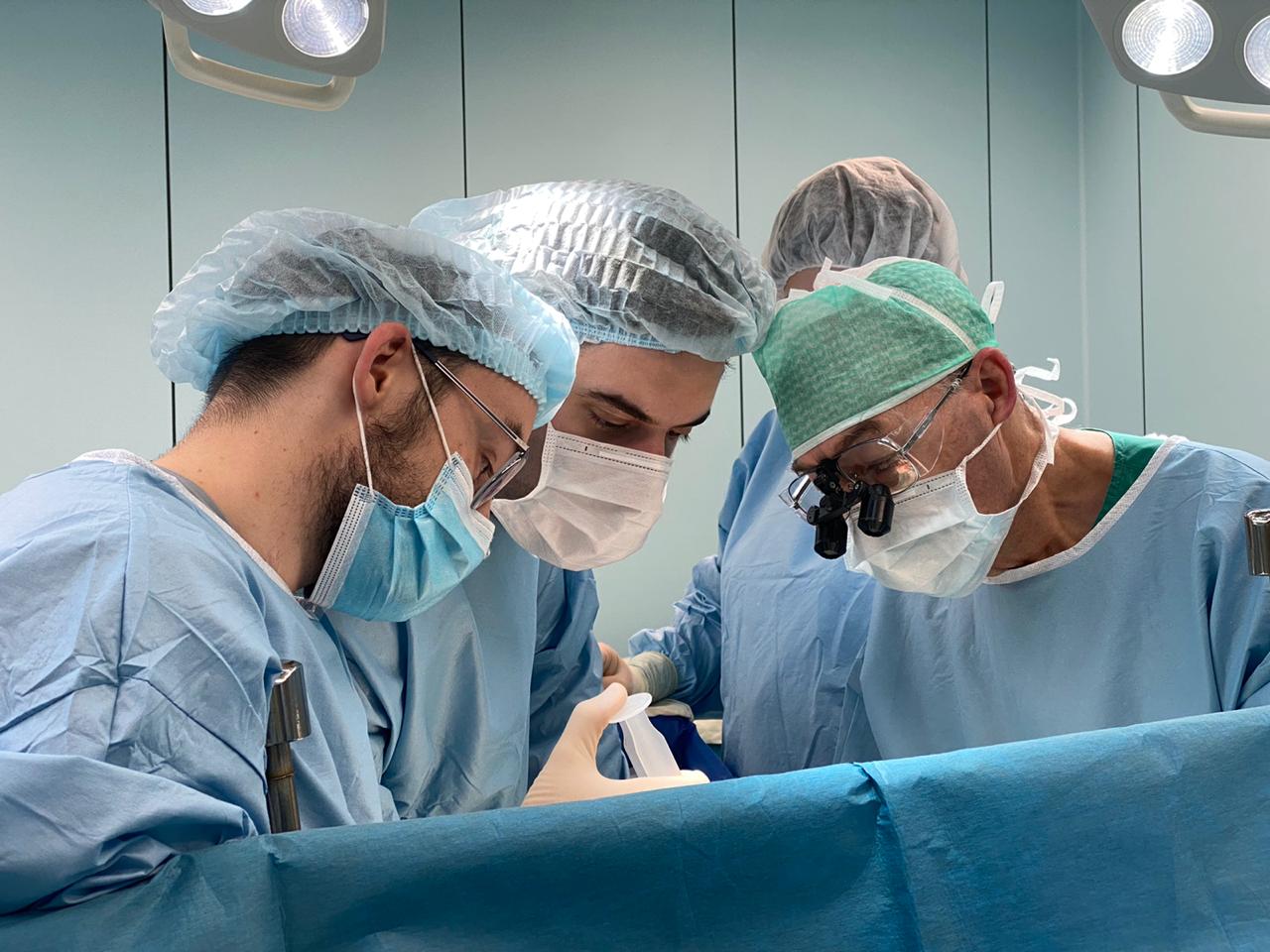
В 1997-м пересадка печени была новаторским экспериментом?
Нет, это было внедрение международного опыта в российскую действительность. Сейчас мы среди мировых лидеров — впереди Китай, США и Индия, но это потому, что у нас меньше численность населения, а значит, и случаев, которые требуют лечения. В России делается более 500 пересадок печени в год. Основной контингент — люди с циррозом печени, в том числе переходящим в рак. А среди детей — с врождёнными пороками развития.
Им всем нужна печень от живых родственников?
Нет, теперь это далеко не так. Основной ресурс — посмертное донорство.
Вы говорите о людях, которые подписали согласие после смерти стать донорами органов?
Ничего подписывать не надо — по закону главное, чтобы вы не были против.
А как органы находят новых хозяев?
К сожалению, смерть настигает людей неожиданно. А каждое изъятие донорских органов в тот же день заканчивается трансплантацией. Важно организовать всё так, чтобы органы не пропали. Для этого есть лист ожидания — список пациентов, ждущих тот или иной орган.
Любому человеку подойдёт любая печень?
Орган должен соответствовать критериям, которые обеспечивают надёжность его имплантации с точки зрения дальнейшей функции. И если у умершего больная печень, никто её забирать не будет.
А как быть с иммунной системой, чтобы наш организм не отторгал чужой орган?
В настоящее время это вовсе не главный вопрос — есть лекарства, которые позволяют модулировать иммунный ответ. Проблема в другом: органов не хватает. Поэтому и существует очередь, лист ожидания.
Но ведь и живые люди становятся иногда донорами почки или части печени?
Да, это отдельное направление в трансплантологии. Но у нас по закону вы можете стать донором только для своего родственника. Если кому-то показана трансплантация почки и возможности родственного донорства нет, человека ставят в лист ожидания и через какое-то время делают ему операцию. Это реальная возможность получить донорские органы. Если делать всё правильно — нужно, чтобы больной, пока ждёт, общался с врачом и тот мог компенсировать его состояние, продлить жизнь до трансплантации. Это ещё одна область медицины.
После трансплантации пациенты возвращаются к обычной жизни?
В основном да, но это зависит от личности и характера. У нас некоторые после пересадки лёгких плавают с аквалангом, понимаете? Я знаю человека, который не мог со своим заболеванием лёгких нырнуть с аквалангом, а это было его мечтой. И когда ему лёгкие пересадили, он таки смог. Одна девочка у нас после трансплантации лёгких родила ребёнка, а потом прыгнула с парашютом и спустилась в пещеру. В общем, запретов нет, только надо иногда проходить осмотр у доктора и вовремя принимать лекарства.

Что пересаживать будем?
Какие органы сейчас можно пересадить, а какие нельзя?
Мы должны исходить из того, что трансплантация влечёт за собой иммуносупрессию — подавление иммунитета, а значит, возможны осложнения. То есть это рискованное дело, и пересаживать имеет смысл только жизненно важные органы: сердце, лёгкие, почку, печень. Самый массовый вид трансплантации — это пересадка почки. Она сильно облегчает, а иногда и спасает человеку жизнь, особенно детям.
Почему именно почку пересаживают чаще всего?
Есть много заболеваний, которые приводят к терминальной почечной недостаточности. И, к сожалению, во всём мире они выявляются поздновато. Таким пациентам можно продлить жизнь с помощью диализа (искусственного удаления из крови избытка воды, растворённых веществ и токсинов. — «КШ»). Людей, которые находятся на диализе, тысячи, и они заинтересованы в трансплантации. Поэтому во всём мире лист ожидающих пересадки почки в десятки раз больше списков претендентов на сердце или печень.
Пересаживают только четыре органа: печень, почки, сердце и лёгкие?
Вместе с почкой диабетику иногда пересаживают поджелудочную железу, вырабатывающую инсулин. Довольно много операций сделано по пересадке конечностей. Для социализации пациентам иногда требуется пересадка фрагментов лица. Где-то уже практикуется пересадка матки для восстановления деторождения — это временная мера, потому что, если удастся выносить беременность, эту матку удаляют сразу после родов, чтобы прекратить иммуносупрессию. Это ростки нового, которые пока ещё не получили у нас распространения. В России все организационные и профессиональные усилия сейчас направлены на то, чтобы увеличить возможность граждан получить жизненно важные органы. Это всё ещё большая проблема.

Какой орган сложнее всего пересадить?
Наверное, всё-таки печень — больше вариантов, интереснее работать. Но это не катастрофически сложно: интересный случай — это путь к дальнейшему росту. Некоторое время назад в прессе обсуждалась идея пересадки головы парализованному человеку.
Это вообще возможно?
В принципе, возможно, но технически трудно, потому что мы не можем адекватно восстановить нервную проводимость спинного мозга, а он должен быть восстановлен при соединении головы реципиента с телом донора.
А если создать искусственные органы?
Я слышал, что проводятся эксперименты по выращиванию органов из собственных клеток человека — стволовых или иным образом полученных плюрипотентных клеток. Что-то уже вышло за пределы лабораторий?
Да, в научной литературе появляются публикации про успешное замещение простых трубчатых органов типа трахеи или мочеиспускательного канала выращенными искусственно. Для этого плюрипотентными клетками заселяют какой-то каркас, который становится основой будущего органа. Однако уверенные, устойчивые результаты в области создания жизнеспособных искусственных органов пока никто не показывает.
Что действительно удаётся делать, так это выращивать некоторые ткани, например хрящ для имплантации или искусственную кожу. Мы работаем над клеточными моделями печени и поджелудочной железы, но пока не готовы пересадить свои экспериментальные продукты человеку. И мировая практика тоже к этому пока не подошла.
Но всё-таки — пусть и плохо работающую, но печень в лаборатории уже выращивают?
В биореакторе — и не печень, а небольшой фрагмент печёночной ткани, который обладает теми свойствами, которые от него требуются. Задача в том, чтобы этот кусочек ткани, во-первых, долго жил, а во-вторых, поддерживал обмен веществ, то есть питание клеток и эвакуацию продуктов их жизнедеятельности. Сейчас это тема многих исследований и экспериментов.
Есть ли успешные попытки создать механические внутренние органы?
Да, прежде всего диализный аппарат, выполняющий функции почек. Это искусственная почка — к сожалению, она не встроена в организм, а представляет собой большой прибор, к которому надо подключаться три раза в неделю. Такое интеллектуально самостоятельное устройство на основе электронных схем и саморегулирования, — очень сложный аппарат, который сам встраивается в обмен веществ пациента и регулирует подачу и выведение тех или иных компонентов из плазмы крови.
Искусственная печень существует?
Нет. Есть чистящая кровь аппаратура, которая позволяет на какое-то время уменьшить интоксикацию. Такие приборы есть везде, где занимаются трансплантацией печени.
А искусственное сердце?
Искусственное сердце — предмет мечтаний и разработок многих высокотехнологичных компаний и научных институтов в развитых странах. Я видел разработку искусственного имплантируемого сердца, сделанную космическим агентством: два желудочка, два предсердия, всё это электронным образом управляется. Но, к сожалению, работы в этом направлении ведутся слишком медленно, они пока малоэффективны, а главное, страшно дороги по сравнению с пересадкой человеческого сердца.
Иногда такие прототипы пересаживаются безнадёжным пациентам и какое-то время работают. Не скажу, что это бесперспективно, — наверное, когда-нибудь мы всё-таки сделаем полноценный прибор. Важно ещё решить проблему его энергоснабжения. А если говорить о более приземлённых вещах, в клинической практике взрослым и детям успешно имплантируется рядом с сердцем искусственный левый желудочек, который помогает перекачивать кровь.
Из чего он сделан?
Титановый сплав. Там высокотехнологичное внутреннее покрытие, очень интересная гидродинамика турбины, которая гонит кровь. Это не пульсирующая модель, а вращающаяся, хотя есть и пульсирующие. В любом случае это электрический насос, который перекачивает кровь вместо сердца, давая возможность миокарду отдохнуть. Либо, если миокард не восстанавливается, мы используем такие протезы как мост к трансплантации. Если на данном этапе человеку невозможно пересадить сердце, ему пересаживают протез — временно. Он ходит с проводом, торчащим из кожи, с батарейками, которые меняет. Зато живой! Люди могут жить так по несколько лет, но обычно сердце пересаживают в течение первого года после постановки в лист ожидания.
Все эти механические устройства, поддерживающие функции сердца, очень важны, особенно для детей, потому что детское посмертное донорство у нас в стране не развито, хотя законодательная база для этого существует.
Главная проблема трансплантологии
Детям не подходят сердца взрослых посмертных доноров?
Подростку мы можем пересадить взрослое сердце, а маленькому ребёнку нет — оно просто не поместится. Некоторые дети рождаются с несовместимыми с жизнью нарушениями развития внутренних органов. В мире это делается, а у нас нет — родители погибшего ребёнка не хотят отдать его органы, чтобы спасти жизнь другому ребёнку. Это главная проблема, из-за которой мы продолжаем терять детей. Когда получается, мы применяем механические устройства — ребёнок подрастёт с ним, и мы сможем вытащить его из критического состояния, пересадив орган взрослого донора.
Получается, главное сейчас — не изобрести что-то, а изменить отношение людей к трансплантации органов?
Да, главная болевая точка отечественной трансплантологии — это распространение идеологии донорства и пересадки органов как спасения людей, страдающих от неизлечимых болезней. Как изменить установку в головах наших граждан? Вместо формулы «Моё! Никому не дам, хоть вы тут сдохнете все» нужно внедрять «Что я могу отдать после смерти, чтобы другие жили?». К сожалению, это очень долгий процесс — нужна перестройка идеологии, чем мы с вами сейчас и занимаемся.
Где-нибудь есть успешные примеры?
В мире распространены две модели посмертного донорства: американская и испанская. В США требуется прижизненное согласие на донорство. Вопрос об этом обычно задают при выдаче водительских прав, согласившимся ставят туда особую красную точку, в других штатах — сердечко. Но самая эффективная модель испанская, её поддержала католическая церковь, которая постулировала, что донорство — это добрый поступок. Католические страны, а вслед за ними и многие протестантские ввели презумпцию согласия. То есть, независимо от прижизненного волеизъявления, после смерти человек автоматически становится донором, если позволяет состояние его органов.
Презумпция согласия — наиболее гуманный вариант и для родственников, чтобы они не приняли ошибочное решение. В итоге лучшие результаты по трансплантации демонстрируют католические страны: в Испании уровень посмертного донорства — больше 40 случаев на миллион населения, в США — 25.
А в России?
У нас такая же модель, как в Испании. Вот данные по Москве: 23 случая донорства на миллион населения в год. Сейчас, слава богу, и церковь всё чаще проявляет лояльность в вопросе использования органов умершего человека для трансплантации.
Но ведь и у нас любой может стать донором органов, если не подпишет бумагу об отказе, правильно?
У нас так называемая мягкая презумпция согласия. Если родственники против, органы не забирают. А они обычно против.
А меня эта перспектива, наоборот, вдохновляет — если мои органы продолжат жить, помогая другим людям. Помнится, в фильме «Семь жизней» был такой тезис, что разные органы одного человека могут спасти жизнь семи…
Да, приблизительно так оно и есть. Я бы очень хотел, чтобы это услышала молодёжь. Мне кажется, такие вещи должны объяснять в школе. Это же наш гражданский долг — помогать людям, разве нет?
Фото: из архива ФГБУ «НМИТ ТИО им. ак. В.И. Шумакова» Минздрава России
Материал опубликован в журнале «Кот Шрёдингера» № 51 2022 г.
